ការវះកាត់ចុងសម្រាប់ myasthenia gravis (MG)


Translated by AI
ភាពទន់ខ្សោយសាច់ដុំគឺជារោគសញ្ញាទូទៅ។ ភាគច្រើនគឺបណ្តោះអាសន្ន ដូចជាអស់កម្លាំងបន្ទាប់ពីធ្វើការខ្លាំង។ បន្ទាប់ពីហាត់ប្រាណ ចំពោះអ្នកដែលមានភាពទន់ខ្សោយគ្រប់ទីកន្លែង ឬប្រសិនបើរោគសញ្ញាកើនឡើងជាលំដាប់ វាជារឿងមិនប្រក្រតី។ ហើយជារឿយៗត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺសរសៃប្រសាទ និងសាច់ដុំ ជំងឺមួយក្នុងចំណោមជំងឺទូទៅបំផុតដែលបណ្តាលឱ្យខ្សោយសាច់ដុំគឺ Myasthenia Gravis ឬ MG ក្នុងរយៈពេលខ្លី ។
តើជំងឺ MG ជាអ្វី?
MG (Myasthenia Gravis) គឺជាជំងឺដែលបង្កឡើងដោយប្រព័ន្ធភាពស៊ាំរបស់រាងកាយដែលបង្កើតប្រូតេអ៊ីនមិនធម្មតាដែលរារាំងការងាររវាងចុងសរសៃប្រសាទ និងសាច់ដុំ។ បណ្តាលឱ្យមានការបញ្ជូនសរសៃប្រសាទជាមួយនឹងសារធាតុបញ្ជូនសរសៃប្រសាទ acetylcholine ។ (Acetylcholine) មិនអាចធ្វើទៅបានពេញលេញទេ។ ជាលទ្ធផល ភាពទន់ខ្សោយកើតឡើង។ ជំងឺនេះត្រូវបានរកឃើញប្រហែល 3 ករណីក្នុងមនុស្ស 100,000 នាក់ ទាំងក្នុងវ័យកុមារ និងមនុស្សចាស់។ អ្នកជំងឺភាគច្រើនជាស្ត្រីក្នុងវ័យសម្រាលកូន និងបុរសវ័យចំណាស់។ អ្នកជំងឺម្នាក់ៗមានរោគសញ្ញា និងភាពធ្ងន់ធ្ងរខុសៗគ្នា។ ក្នុងករណីស្រាល ជាធម្មតាវាគឺជាសាច់ដុំត្របកភ្នែក ឬការគ្រប់គ្រងចលនាភ្នែក។ វាធ្វើឱ្យត្របកភ្នែកស្រវាំង និងមើលឃើញទ្វេរដង ប្រសិនបើសាច់ដុំនិយាយមិនប្រក្រតី នឹងមានសម្លេងច្រមុះ ពិបាកលេប និងពិបាកដកដង្ហើម។ ក្នុងករណីធ្ងន់ធ្ងរ សាច់ដុំដៃ និងជើងនឹងខ្សោយ អស់កម្លាំង និងងាយ។ ហត់នឿយ ប្រសិនបើធ្ងន់ធ្ងរខ្លាំង វាអាចបណ្តាលឱ្យពិបាកដកដង្ហើម សូម្បីតែត្រូវបញ្ចូលបំពង់ និងម៉ាស៊ីនដកដង្ហើមក៏ត្រូវបានទាមទារ។ រោគសញ្ញាទាំងនេះជាធម្មតាកាន់តែអាក្រក់ទៅៗជាមួយនឹងការប្រើប្រាស់សាច់ដុំកាន់តែច្រើន និងមានភាពប្រសើរឡើងបន្ទាប់ពីសម្រាក។
នេះគឺដោយសារតែរោគសញ្ញាខាងលើអាចជារោគសញ្ញានៃជំងឺផ្សេងៗដូចជារលាកសាច់ដុំជាដើម។ ជំងឺសរសៃប្រសាទ ជំងឺសរសៃប្រសាទម៉ូទ័រ ដូច្នេះ គ្រូពេទ្យត្រូវតែធ្វើការធ្វើតេស្តបន្ថែម ដើម្បីមិនរាប់បញ្ចូលជំងឺផ្សេងទៀត និងបញ្ជាក់ MG ដូចជាការធ្វើតេស្ត neurophysiological ជាដើម។ ការប្រើចរន្តអគ្គិសនីដើម្បីជំរុញសរសៃប្រសាទម្តងហើយម្តងទៀត ការគូរឈាមដើម្បីរកមើលប្រូតេអ៊ីនដែលបង្កជំងឺ ( អង្គបដិបក្ខ ) ការបង្ហាប់ទឹកកកជួនកាលអាចត្រូវបានប្រើក្នុងករណីដែលមានការជ្រុះត្របកភ្នែក។ រោគសញ្ញារបស់អ្នកជំងឺនឹងប្រសើរឡើង ឬក្នុងករណីចាំបាច់ ថ្នាំជាក់លាក់ចំពោះជំងឺនេះអាចត្រូវបានប្រើដើម្បីជួយក្នុងការធ្វើរោគវិនិច្ឆ័យ។ អ្នកជំងឺខ្លះគួរធ្វើការស្កែនថតរូបដោយគណនានៃទ្រូងដើម្បីរកមើលកូនកណ្តុរដែលរីកធំហៅថា thymus ហើយមុខងារទីរ៉ូអ៊ីតនឹងត្រូវធ្វើតេស្ត។ ឬស្វែងរកជំងឺអូតូអ៊ុយមីនផ្សេងទៀតដែលកើតឡើងជាមួយគ្នា
ការព្យាបាល
ជំងឺនេះមានលក្ខណៈរ៉ាំរ៉ៃ ប៉ុន្តែអាចព្យាបាលបានយ៉ាងមានប្រសិទ្ធភាព។ អ្នកជំងឺភាគច្រើនឆ្លើយតបនឹងការព្យាបាល។ អាចត្រឡប់ទៅធម្មតាវិញ។ អ្នកជំងឺគួរតែរៀបចំផែនការព្យាបាលរបស់ពួកគេជាមួយវេជ្ជបណ្ឌិតជំនាញ ហើយពិចារណាលើមូលដ្ឋានអ្នកជំងឺម្នាក់ៗ។ ការព្យាបាលត្រូវបានបែងចែកជា 2 ប្រភេទសំខាន់ៗ:
- ការព្យាបាលដោយថ្នាំ
ក្នុងករណីដែលមានរោគសញ្ញាស្រាល ដូចជាត្របកភ្នែកធ្លាក់ចុះ ថ្នាំដែលជួយសម្រាលរោគសញ្ញា ត្រូវបានគេហៅជាញឹកញាប់ pyridostigmine (Pyridostigmine) ឬឈ្មោះពាណិជ្ជកម្ម Mestinon (Mestinon®) ថ្នាំនេះនឹងពង្រឹងប្រព័ន្ធបញ្ជូនសរសៃប្រសាទនៅចំណុចប្រសព្វរវាងសរសៃប្រសាទ និងសាច់ដុំឱ្យដំណើរការកាន់តែប្រសើរឡើង។ ក្នុងករណីដែលមានរោគសញ្ញាធ្ងន់ធ្ងរជាងនេះ ថ្នាំការពារប្រព័ន្ធភាពស៊ាំដូចជាស្តេរ៉ូអ៊ីតគួរត្រូវបានផ្តល់ឱ្យឬរួមបញ្ចូលជាមួយនឹងថ្នាំដ៏មានឥទ្ធិពលផ្សេងទៀត។ បើប្រើថ្នាំតែមួយមិនមានប្រសិទ្ធភាព ដំបូងឡើយ អ្នកជំងឺត្រូវតែទទួលថ្នាំក្នុងកម្រិតខ្ពស់ ដើម្បីគ្រប់គ្រងជំងឺនេះក្នុងរយៈពេលដ៏ខ្លី ហើយបន្ថយកម្រិតថ្នាំបន្តិចម្តងៗ ដើម្បីការពារកុំឱ្យជំងឺនេះកើតឡើងវិញក្នុងរយៈពេលយូរ។ វេជ្ជបណ្ឌិតនឹងកែសម្រួលថ្នាំបន្តិចម្តងៗទៅតាមការឆ្លើយតបរបស់អ្នកជំងឺម្នាក់ៗ។ ប្រភេទថ្នាំនីមួយៗមានផលប៉ះពាល់ខុសៗគ្នា ដូច្នេះហើយត្រូវតែតាមដានយ៉ាងដិតដល់។ អ្នកជំងឺមិនគួរកាត់បន្ថយ ឬបញ្ឈប់ថ្នាំដោយខ្លួនឯងឡើយ។ នេះដោយសារតែជំងឺនេះអាចកាន់តែធ្ងន់ធ្ងរ។ វាធ្វើឱ្យសាច់ដុំដកដង្ហើមចុះខ្សោយ ធ្វើឱ្យពិបាកលេប ថប់ និងពិបាកដកដង្ហើម ដូច្នេះអ្នកត្រូវចាក់បញ្ចូលបំពង់ខ្យល់។ ក្នុងករណីនេះ ចាំបាច់ត្រូវប្រើថ្នាំពិសេសដែលជាសារធាតុប្រឆាំងមេរោគចេញពីកូនកណ្តុរ (Intravenous Immunoglobulin) ឬការប្តូរកូនកណ្តុរក្នុងអំឡុងពេលដ៏សំខាន់ និងការព្យាបាលជាបន្តបន្ទាប់ដើម្បីគ្រប់គ្រងជំងឺនេះក្នុងរយៈពេលយូរ។ - ការព្យាបាលវះកាត់
ក្រពេញ Thymus គឺជាសរីរាង្គមួយនៅក្នុងរាងកាយដែលដំណើរការទាំងជាលិកា lymphoid និងក្រពេញ endocrine ។ វាមានទីតាំងនៅពីមុខបេះដូង និងសរសៃឈាមសំខាន់នៅពីក្រោយ sternum (Sternal Bone ឬ Breastbone) ក្រពេញមានរាងដូចមេអំបៅ។ មុខងារចម្បងរបស់វាគឺធ្វើឱ្យកោសិកាឈាមស T cell លូតលាស់ទាំងស្រុង និងផលិតអរម៉ូន thymosin ដើម្បីជំរុញការផលិតកោសិកាឈាមស T ផងដែរ។ក្នុងស្ថានភាពធម្មតា ក្រពេញទីមុសនឹងលូតលាស់ និងពង្រីកទំហំរហូតដល់វ័យជំទង់ ហើយវានឹងបណ្តើរៗ។ atrophy រហូតដល់វាគ្រាន់តែជាជាលិកាខ្លាញ់នៅពេលចូលពេញវ័យ។
(អាន៖ ដុំសាច់ទីមុស (THYMOMA) សូមកុំស្ទាក់ស្ទើរ តាមដានខ្លួនឯង ។ )
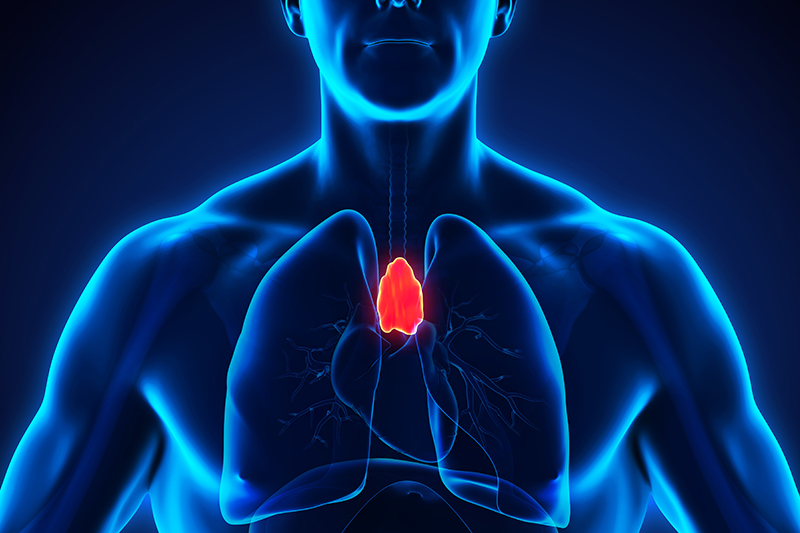
តើ thymus ទាក់ទងនឹង MG យ៉ាងដូចម្តេច?
នេះគឺដោយសារតែ MG គឺជាជំងឺដែលទាក់ទងនឹងភាពមិនប្រក្រតីនៃប្រព័ន្ធភាពស៊ាំ ហើយក្រពេញទីមុស គឺជាក្រពេញដែលទទួលខុសត្រូវក្នុងការផលិត និងធ្វើឱ្យកោសិកាឈាមស T cell លូតលាស់។ កោសិកាឈាមសប្រភេទនេះគឺជាសមាសធាតុសំខាន់នៃប្រព័ន្ធភាពស៊ាំ។ ដូច្នេះហើយទើបគ្រូពេទ្យវះកាត់កន្លងមកបានព្យាយាមដកក្រពេញប្រភេទនេះចេញហើយរកឃើញថាមានប្រសិទ្ធភាព។ ដូច្នេះហើយទើបវាត្រូវបានគេព្យាបាលដោយវិធីនេះតាំងពីពេលនោះមក។ ថ្មីៗនេះក្នុង ឆ្នាំ 2016 ការសិក្សាមួយត្រូវបានធ្វើឡើងដើម្បីប្រៀបធៀបអ្នកជំងឺដែលត្រូវបានព្យាបាលដោយថ្នាំតែមួយមុខ។ បើប្រៀបធៀបទៅនឹងអ្នកជំងឺដែលបានដកក្រពេញ thymus ចេញ។ គេបានរកឃើញថាក្រុមវះកាត់អាចកាត់បន្ថយថ្នាំបានច្រើន និងមានផលប៉ះពាល់ជារួមតិចជាងក្រុមព្យាបាលដោយថ្នាំតែមួយ ។
វិធីសាស្រ្តវះកាត់
ការវះកាត់ Thymus ត្រូវបានបែងចែកជា 2 ប្រភេទ:
- ការវះកាត់បើក គឺ Median Sternotomy ដែលតម្រូវឱ្យធ្វើការវះកាត់វែងនៅកណ្តាលទ្រូង កាត់ឆ្អឹង និងប្រើស្ទីលដើម្បីពង្រីកដើមទ្រូង។ នេះគឺជាវិធីសាស្ត្រដំបូងបំផុតដែលគ្រូពេទ្យវះកាត់ប្រើដើម្បីយកក្រពេញទីមុសចេញ។
- Video-Assisted Thoracic Surgery ( VATS) គឺជាការវះកាត់ផ្នែកខាងក្នុងនៃទ្រូង។ វាគឺជាការវះកាត់ដែលប្រើកែវវែង ជាមួយនឹងឧបករណ៍វះកាត់វែងឆ្លងកាត់ចន្លោះឆ្អឹងជំនីរដោយមិនពង្រីក ឬកាត់ឆ្អឹងឡើយ។ ភាពខុសគ្នារវាងការវះកាត់បើកគឺ ការឈឺចាប់ក្រោយការវះកាត់គឺទាបជាង មុខរបួសតូច ហើយវាមានទីតាំងនៅជាប់ ឬក្រោមសុដន់។ ប៉ះពាល់ដល់ភាពស្រស់ស្អាត ត្រលប់ទៅធ្វើការលឿនជាងមុន ហើយរយៈពេលជាមធ្យមនៃការស្នាក់នៅមន្ទីរពេទ្យគឺ 1 – 3 ថ្ងៃធៀបនឹង 5 – 7 ថ្ងៃសម្រាប់ការវះកាត់បើកចំហ។
កាលពីមុន ការវះកាត់ laparoscopic ពាក់ព័ន្ធនឹងការវះកាត់ប្រហែល 3 ទៅ 4 (Multiportal VATS) ជាមួយនឹងស្នាមវះទីមួយសម្រាប់ thoracoscope និង ស្នាមវះទីពីរសម្រាប់ឧបករណ៍ទាញ។ ស្នាមវះទីបីគឺសម្រាប់ឧបករណ៍វះកាត់ និងឧបករណ៍ដេរ។ទំហំនៃស្នាមវះនេះគឺ 3 – 4 សង់ទីម៉ែត្រដោយមានកាមេរ៉ាដាក់នៅឆ្អឹងជំនី ទី 7 – 8 ។ ស្នាមវះវះកាត់សំខាន់និងស្នាមវះសម្រាប់ឧបករណ៍ទាញគឺស្ថិតនៅក្នុងឆ្អឹង។ ឆ្អឹងជំនីរ ៤-៦ ខាងមុខ និងខាងក្រោយ ដូច្នេះ គេអាចមើលឃើញថា ទោះបីជាការវះកាត់តូចមួយត្រូវបានគេប្រើ ហើយមិនមានការពង្រីកឆ្អឹងជំនីរក៏ដោយ ទោះជាយ៉ាងណាក៏ដោយ មុខរបួសវះកាត់ត្រូវតែកាត់តាមចន្លោះឆ្អឹងជំនីជាច្រើន។ ជាធម្មតា រាងកាយរបស់មនុស្សមានសរសៃប្រសាទរត់តាមគែមខាងក្រោមនៃឆ្អឹងជំនីនីមួយៗ។ ការបញ្ចូលឧបករណ៍ដូច្នេះអនុញ្ញាតឱ្យអ្នកជំងឺនៅតែមានឱកាសនៃការមានការឈឺចាប់មុខរបួសក្រោយការវះកាត់ដោយសារតែកម្រិតផ្សេងៗនៃការរលាកសរសៃប្រសាទ។
ការវះកាត់ laparoscopic វះកាត់តែមួយ
នាពេលបច្ចុប្បន្ននេះ មានការវិវឌ្ឍន៍បន្ថែមទៀតនៃបច្ចេកទេសវះកាត់ចុង។ ដោយប្រតិបត្តិការដោយការវះកាត់តែមួយ (Uniportal VATS) ឧបករណ៍ទាំងមូលត្រូវបានកាត់តាមស្នាមវះប្រហែល 3 – 4 សង់ទីម៉ែត្រចូលទៅក្នុងគែមខាងក្រោយនៃសុដន់។ វិធីសាស្ត្រវះកាត់នេះប្រើបច្ចេកទេសវះកាត់ខ្ពស់ និងឧបករណ៍វែងពិសេស។ គ្រូពេទ្យវះកាត់ដែលធ្វើការវះកាត់ត្រូវមានបទពិសោធន៍ពីមុនក្នុងការវះកាត់ 2- និង 3- incision laparoscopic ។ ជាមួយនឹងភាពខុសគ្នា 2-5 នៅក្នុងលទ្ធផលវះកាត់
អាកប្បកិរិយារបស់អ្នកជំងឺ
ព្រោះជំងឺនេះជាជំងឺរ៉ាំរ៉ៃ អ្នកជំងឺគួរតែធ្វើតាមការណែនាំរបស់វេជ្ជបណ្ឌិតយ៉ាងតឹងរ៉ឹងដើម្បីទទួលបានលទ្ធផលនៃការព្យាបាលល្អបំផុតរហូតដល់ពួកគេត្រលប់មកធម្មតាវិញ។ នេះគឺដោយសារតែអ្នកជំងឺភាគច្រើនទទួលការព្យាបាលស្តេរ៉ូអ៊ីតរយៈពេលវែង។ ដូច្នេះការការពារផលប៉ះពាល់គឺមានសារៈសំខាន់ខ្លាំងណាស់។ ជាទូទៅរួមមាន: បង្កើនចំណង់អាហារ ដូច្នេះហើយ អ្នកគួរតែគ្រប់គ្រងរបបអាហាររបស់អ្នក ដោយកាត់បន្ថយអាហារដែលមានថាមពលខ្ពស់ ឬកាបូអ៊ីដ្រាត។ ដើម្បីការពារការធាត់ និងជំងឺទឹកនោមផ្អែម អ្នកជំងឺទំនងជាឆ្លងមេរោគ។ ដូច្នេះហើយ អ្នកគួរចៀសវាងការប៉ះពាល់ជាមួយអ្នកដទៃដែលមានជំងឺ។ អ្នកគួរតែចាក់វ៉ាក់សាំងការពារជំងឺគ្រុនផ្តាសាយជារៀងរាល់ឆ្នាំ។ និងវ៉ាក់សាំងដើម្បីការពារការឆ្លងមេរោគពីជំងឺឆ្លងផ្សេងៗគឺចាំបាច់។ មនុស្សមួយចំនួនអាចកើតជំងឺលើសឈាម។ ជំងឺដក់ទឹកក្នុងភ្នែក ឬជំងឺភ្នែកឡើងបាយ។ ដូច្នេះគ្រូពេទ្យគួរតែតាមដានជាទៀងទាត់សម្រាប់ផលវិបាកទាំងនេះ។ អ្នកជំងឺដែលរំពឹងថានឹងទទួលបានថ្នាំច្រើនឆ្នាំគួរតែទទួលបានថ្នាំគ្រាប់កាល់ស្យូម និងវីតាមីន D ដើម្បីការពារជំងឺពុកឆ្អឹង។ អ្នកជំងឺគួរធ្វើលំហាត់ប្រាណឱ្យបានទៀងទាត់ដើម្បីឱ្យមានភាពរឹងមាំ។ គ្រប់គ្រងទម្ងន់រាងកាយ ញ៉ាំបន្លែ និងផ្លែឈើដែលស្អាត ទុំកាន់តែច្រើន។ កាត់បន្ថយអាហារដូចជាម្សៅ អង្ករ និងស្ករ។
MG គឺជាជំងឺប្រព័ន្ធភាពស៊ាំដែលបណ្តាលឱ្យខ្សោយសាច់ដុំ។ រោគសញ្ញាអាចកើតមាននៅក្នុងភ្នែក លេបទឹកមាត់ ការនិយាយ និងអវយវៈ។ ជំងឺនេះមានលក្ខណៈរ៉ាំរ៉ៃ ប៉ុន្តែអាចព្យាបាលបានដោយលទ្ធផលល្អ។ បែងចែកទៅជាការព្យាបាលដោយថ្នាំ និងការព្យាបាលវះកាត់។ អ្នកជំងឺជារឿយៗទទួលបានថ្នាំការពារភាពស៊ាំរយៈពេលវែង។ ដូច្នេះហើយ អ្នកគួរតែតាមដានឲ្យបានដិតដល់ និងការពារកុំឲ្យមានផលវិបាក។
យោង ៖
1. Gil I. Wolfe et al, ការសាកល្បងចៃដន្យនៃ Thymectomy នៅក្នុង Myasthenia Gravis ។ N Engl J Med 2016; ៣៧៥:៥១១-៥២២
2. Shen Y et al ។ Single versus multiple-port thoracoscopic lobectomy សម្រាប់ជំងឺមហារីកសួត៖ ការសិក្សាដែលផ្គូផ្គងនឹងទំនោរ។ Eur J Cardiothorac Surg ។ 2016 មករា;49 ជំនួយ 1:i48-53
3. Xu GW et al .ការសិក្សាប្រៀបធៀបអនាគតដែលពិនិត្យមើលផលប៉ះពាល់នៃការវះកាត់រន្ធគូថ និងវីដេអូជំនួយចំនួនបីនៅលើវិបផតថលលើគុណភាពជីវិតរយៈពេលខ្លីនៃជំងឺមហារីកសួត។ Zhonghua Wai Ke Za Zhi ។ ឆ្នាំ 2018 ខែមិថុនា 1;56(6):452-457
4. Mu JW et al ។ ការសិក្សាប្រៀបធៀបដែលផ្គូផ្គងនៃ Uniportal ធៀបនឹង Triportal Thoracoscopic Lobectomy និង Sublobectomy សម្រាប់មហារីកសួតកោសិកាមិនតូចនៅដំណាក់កាលដំបូង។ Chin Med J (អង់គ្លេស) ។ 2015 តុលា 20;128(20):2731-5។
5. Young R et al ។ តើការវះកាត់ uniport thoracoscopic ឈឺចាប់តិចជាងវិធីសាស្ត្រច្រកច្រើនទេ? អន្តរកម្ម Cardiovasc Thorac Surg ។ 2015 មិនា; 20(3:409-14)
ព័ត៌មានរបស់
កញ្ចប់ និងការផ្សព្វផ្សាយ
ច្រើនទៀត