Do những tiến bộ trong công nghệ hình ảnh, việc chẩn đoán các bất thường của ống mật và ống tụy bằng cách sử dụng nội soi –ERCP (Nội soi đường mật ngược dòng nội soi) có thể được tiến hành đồng thời với phẫu thuật nội soi để điều trị sỏi mật và sỏi ống mật. Các thủ tục kết hợp này mang lại lợi ích đáng kể, bao gồm giảm rủi ro liên quan đến gây mê, thời gian hồi phục nhanh hơn, thời gian nằm viện ngắn hơn, nhanh chóng trở lại cuộc sống hàng ngày đồng thời giúp giảm chi phí y tế.
Sỏi mật và sỏi ống mật
Sỏi mật là một trong những bệnh phổ biến nhất của hệ thống gan mật, đặc trưng là sự lắng đọng cứng của dịch tiêu hóa có thể hình thành trong túi mật. Sỏi mật được hình thành do sự kết tủa của các thành phần mật, chủ yếu là canxi và cholesterol. Sỏi mật rất phổ biến và phần lớn không có triệu chứng. Sỏi ống mật không có triệu chứng thường được phát hiện ở 6% đến 12% bệnh nhân bị sỏi mật. Tuy nhiên, tỷ lệ này có thể tăng lên 20-25% ở người già trên 60 tuổi. Mặc dù sỏi mật rất phổ biến nhưng nếu không được điều trị, nó có thể dẫn đến các biến chứng nghiêm trọng và nguy hiểm đến tính mạng. Sỏi mật phổ biến hơn ở phụ nữ, độ tuổi từ 30-50. Sỏi mật có thể không gây ra dấu hiệu hoặc triệu chứng.
Các triệu chứng cảnh báo là đầy hơi, khó chịu ở bụng hoặc khó chịu ở dạ dày, khó tiêu và đau dữ dội đột ngột hoặc nhanh chóng ở phần trên bên phải của bụng. Nếu sỏi mật đọng lại trong ống dẫn mật và gây tắc nghẽn, các dấu hiệu sau đó có thể bao gồm vàng da, vàng mắt, thường gặp ở bệnh nhân cao tuổi.
Triệu chứng và mức độ nghiêm trọng
Trong giai đoạn đầu của sỏi mật, bệnh nhân có thể không có triệu chứng. Các triệu chứng phổ biến mà bệnh nhân tìm kiếm sự chăm sóc y tế thường xuyên bao gồm đầy hơi, tức bụng hoặc khó chịu và đau dữ dội ở vùng bụng trên bên phải. Nếu viêm túi mật (viêm túi mật) phát triển, các triệu chứng trầm trọng hơn bao gồm đau dữ dội và đột ngột ở vùng bụng trên bên phải, sốt cao, buồn nôn và nôn.
Nếu sỏi mật bị mắc kẹt trong ống mật giữa gan và ruột non, nó có thể gây viêm ống mật được gọi là viêm đường mật cấp tính. Viêm đường mật cấp tính có thể chặn dòng mật từ túi mật và gan, gây đau, vàng da và sốt. Trong một số trường hợp, sỏi ống mật là yếu tố chính gây ra viêm tụy cấp – tình trạng viêm tụy đột ngột. Bệnh nhân thường biểu hiện các triệu chứng như khó chịu ở bụng và đau dữ dội ở vùng bụng trên bên phải sau khi ăn 30 phút đến một giờ. Nếu cơn đau bụng tiến triển nặng, người bệnh chủ yếu cần được điều trị y tế tại bệnh viện. Đau bụng mật được định nghĩa là cơn đau âm ỉ ở vùng giữa đến phía trên bên phải của bụng có thể xảy ra khi sỏi mật chặn ống mật, gây đau dạ dày dữ dội.
Sau khi nhận được thuốc giảm đau, cơn đau bụng có thể giảm bớt đáng kể nếu sỏi mật làm tắc nghẽn ống mật và gây tắc nghẽn được di chuyển trở lại và ống mật được thông tắc. Nếu tình trạng này kéo dài theo thời gian với các đợt tái phát hoặc nếu chức năng túi mật tái phát, có thể dẫn đến viêm túi mật mãn tính. Tuy nhiên, nếu tắc nghẽn kéo dài hơn 24 giờ mà không được điều trị, nó có thể dẫn đến viêm túi mật cấp tính.
Viêm túi mật cấp tính là một tình trạng cấp cứu thường do sỏi mật hoặc bùn mật làm tắc nghẽn và gây tắc nghẽn ống túi mật, dẫn đến viêm túi mật và nhiễm trùng. Nếu sỏi mật đi vào ống mật, nó có thể gây nhiễm trùng ống mật (viêm đường mật) hoặc viêm tụy cấp. Nếu không được điều trị, các biến chứng gây tử vong như nhiễm trùng huyết có thể phát triển, làm tăng nguy cơ tử vong.
Chẩn đoán
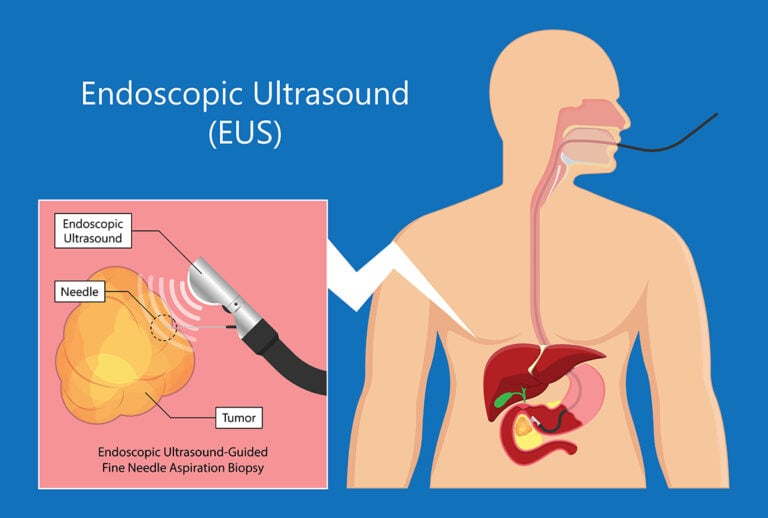
Khám nội soi nâng cao, siêu âm nội soi (EUS) có thể giúp xác định những viên sỏi nhỏ hơn có thể bị bỏ sót khi siêu âm bụng. EUS là một thủ thuật xâm lấn tối thiểu để đánh giá hệ tiêu hóa.
Trong EUS, bác sĩ sẽ đưa một ống mỏng, mềm (gọi là ống nội soi) qua miệng và đường tiêu hóa. Một thiết bị siêu âm nhỏ (đầu dò) trong ống tạo ra sóng âm thanh tạo ra hình ảnh chi tiết về lớp lót và thành của đường tiêu hóa, dạ dày và ruột. Ngoài ra, EUS cũng có thể phát hiện một số bất thường mà các thủ thuật nội soi khác có thể không nhìn thấy được, ví dụ: khối gan, sỏi ống mật, sỏi mật và khối tụy. Trong quá trình EUS, nếu phát hiện khối lượng bất thường, có thể thực hiện sinh thiết chọc hút bằng kim nhỏ theo thời gian thực dưới sự hướng dẫn của EUS để thu thập mẫu mô để đánh giá bệnh lý và có thể nhận được kết quả trong vòng 3-5 ngày.
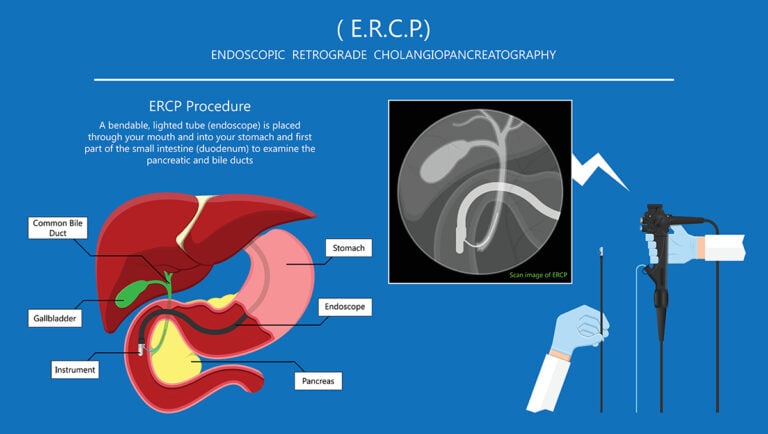
ERCP (Nội soi mật tụy ngược dòng)
ERCP là một phương pháp kiểm tra nội soi tiên tiến đã được sử dụng để điều trị các bệnh về tuyến tụy và đường mật. Các chỉ định chính của ERCP bao gồm tắc nghẽn đường mật (tắc nghẽn hệ thống ống mật), vàng da, sỏi ống mật và khối u ống mật. ERCP sử dụng thuốc nhuộm để làm nổi bật các ống mật trên hình ảnh X-quang. Một ống mỏng, mềm (nội soi) có gắn camera ở đầu được đưa xuống cổ họng và vào ruột non. Thuốc nhuộm đi vào ống dẫn thông qua một ống rỗng nhỏ (ống thông) đi qua ống nội soi. Nếu phát hiện tắc nghẽn ống mật do sỏi mật, nhiều loại bóng và giỏ gắn vào ống thông có thể được đưa vào ống dẫn để loại bỏ sỏi. Tuy nhiên, nếu phát hiện khối lượng bất thường gây chèn ép ống mật, các mẫu mô có thể được lấy ra để đánh giá bệnh lý. Việc đưa một ống vào ống mật (dẫn lưu mật) thường được thực hiện để giảm bệnh vàng da khi ống mật bị tắc.
Tuy nhiên, ERCP có liên quan đến nguy cơ viêm tụy 3-5%. Vì ống tụy nằm gần ống mật nên ERCP có thể gây kích ứng mô. Tuy nhiên, viêm tụy nhẹ sau ERCP có thể khỏi trong vòng 1-2 ngày sau khi ngừng ăn uống. Phương pháp điều trị chính bao gồm truyền dịch qua đường tĩnh mạch và dùng thuốc giảm đau. Bệnh nhân được khuyến khích ở lại bệnh viện qua đêm ít nhất 1 đêm sau khi thực hiện thủ thuật để theo dõi chặt chẽ mọi biến chứng có thể phát sinh.
Hướng dẫn trước EUS và ERCP cũng tương tự như hướng dẫn với nội soi dạ dày, bao gồm:
- Không được phép ăn và uống 6-8 giờ trước khi thực hiện thủ thuật.
- Một số loại thuốc ảnh hưởng đến quá trình đông máu, ví dụ: thuốc chống tiểu cầu và thuốc chống đông máu phải được ngừng sử dụng 3-5 ngày trước khi thực hiện, tùy thuộc vào loại thuốc.
- Bệnh nhân nên thông báo cho bác sĩ nếu họ mắc bệnh về hô hấp hoặc tim. Đánh giá thể chất có thể được yêu cầu thêm để đánh giá tình trạng của bệnh nhân trước khi thủ tục bắt đầu.
Điều trị sỏi mật và sỏi ống mật
Để điều trị cho những bệnh nhân có sỏi mật kèm theo sỏi ống mật hoặc mắc các tình trạng phức tạp khác, ví dụ như sỏi mật. viêm tụy cấp, vàng da tắc mật hoặc viêm đường mật cấp tính, các bác sĩ có thể đề nghị ERCP và cắt túi mật nội soi theo quy trình kết hợp (một bước) ở những bệnh nhân đủ điều kiện.
Phẫu thuật cắt túi mật nội soi là MIS tiên tiến (phẫu thuật xâm lấn tối thiểu). Trong quá trình cắt túi mật nội soi, được hỗ trợ bởi những tiến bộ trong hệ thống thị giác HD, camera độ phân giải siêu cao 4K cung cấp đáng kể hình ảnh chi tiết về túi mật, ống mật và các cơ quan xung quanh ở mọi chiều. Công nghệ tiên tiến này phần lớn giúp cải thiện hiệu suất phẫu thuật, độ chính xác cũng như an toàn, giúp vết mổ nhỏ hơn, ít đau hơn và ít biến chứng sau phẫu thuật hơn như giảm tỷ lệ nhiễm trùng cũng như phục hồi nhanh hơn và nhanh chóng trở lại cuộc sống hàng ngày.
Ngoài đội ngũ bác sĩ phẫu thuật có tay nghề cao thực hiện phẫu thuật nội soi và bác sĩ tiêu hóa, đội ngũ bác sĩ phục hồi chức năng, dược sĩ và chuyên gia dinh dưỡng đa ngành làm việc chặt chẽ để cung cấp dịch vụ chăm sóc hậu phẫu cá nhân hóa bao gồm tư vấn dinh dưỡng, giúp bệnh nhân hồi phục nhanh hơn.
Điều trị sỏi mật và sỏi ống mật bằng ERCP và cắt túi mật nội soi đồng thời giúp giảm các biến chứng liên quan đến thủ thuật nếu hai thủ thuật này được thực hiện riêng biệt (ERCP được thực hiện trước tiên sau khi cắt túi mật nội soi) như tắc nghẽn đường mật hoặc viêm đường mật trong khi chờ phẫu thuật. sau ERCP.
Ngoài ra, quy trình kết hợp cho phép bệnh nhân chỉ được gây mê toàn thân một lần, giúp giảm nguy cơ tác dụng phụ liên quan đến gây mê. Phẫu thuật xâm lấn tối thiểu rút ngắn đáng kể thời gian nằm viện, giúp bệnh nhân hồi phục nhanh hơn và có thể đi lại trong vòng 4-6 giờ sau phẫu thuật. Hơn nữa, viêm tụy và các biến chứng sau phẫu thuật khác giảm đáng kể nếu các thủ thuật được thực hiện đồng thời. Để giảm nguy cơ sỏi mật, các khuyến nghị bao gồm: duy trì sức khỏe với cân nặng hợp lý, tránh thức ăn béo hoặc nhiều dầu mỡ và ăn nhiều cá cũng như thực phẩm giàu chất xơ, ví dụ: rau và trái cây để giảm nguy cơ đầy hơi và khó tiêu. Nếu sỏi mật phát triển, để đạt kết quả tốt nhất, việc điều trị cần được thực hiện bởi đội ngũ chuyên gia đa ngành, giàu kinh nghiệm tại các bệnh viện đạt tiêu chuẩn quốc tế. Nếu xuất hiện dấu hiệu, triệu chứng bất thường thì không nên bỏ qua, phải nhanh chóng đến cơ sở y tế để được điều trị kịp thời, hiệu quả, hạn chế tối đa nguy cơ biến chứng nghiêm trọng có thể xảy ra trong tương lai.