Bộ lọc thận chất thải và chất lỏng dư thừa từ máu, được bài tiết thêm trong nước tiểu. Bệnh thận mãn tính được đặc trưng bởi sự mất dần của chức năng thận. Cuối cùng khi nó đạt đến giai đoạn tiên tiến, sự tích lũy nguy hiểm của chất lỏng quá mức, chất điện giải và chất thải có thể tích tụ trong cơ thể. Bệnh thận mãn tính có thể dần dần tiến triển thành suy thận giai đoạn cuối, trở nên gây tử vong mà không cần chạy thận nhân tạo (lọc nhân tạo) hoặc ghép thận. Khi thận giai đoạn cuối phát triển, bệnh nhân cần được điều trị lọc máu trong suốt cuộc đời trừ khi họ có thể ghép thận. Một truy cập mạch máu làm cho các phương pháp điều trị chạy thận nhân tạo cứu sống có thể vì nó làm giảm đáng kể nguy cơ nhiễm trùng trong khi cải thiện chất lượng chạy thận nhân tạo trong thời gian dài.
Làm quen với suy thận mãn tính
Bệnh thận mãn tính được mô tả là một tổn thương lâu dài đối với thận thường có thể trở nên tồi tệ hơn theo thời gian. Bệnh thận mãn tính dẫn đến khả năng bị suy yếu của thận lọc và bài tiết chất lỏng và chất thải. Nếu tổn thương thận tiến triển nghiêm trọng, thận có thể ngừng hoạt động, dẫn đến suy thận mãn tính hoặc bệnh thận giai đoạn cuối. Dấu hiệu và triệu chứng của suy thận mãn tính chỉ ra rằng cần phải chạy thận nhân tạo như sau:
- Sưng cơ thể và tứ chi từ việc giữ chất lỏng;
- Da nhợt nhạt không lành mạnh do sự tích tụ chất thải hoặc độc tố;
- Khó thở không giải thích được hoặc khó thở;
- Giảm sản lượng nước tiểu và
- Huyết áp tăng cao.
Tiếp cận mạch máu để chạy thận nhân tạo
Chạy thận nhân tạo loại bỏ các sản phẩm chất thải và chất lỏng dư thừa khỏi máu khi thận không còn có thể thực hiện chức năng của nó. Chạy thận nhân tạo sử dụng máy để lọc các chất thải bằng cách gửi máu bệnh nhân qua bộ lọc, được gọi là dialyzer, bên ngoài cơ thể. Việc truy cập mạch máu là một tĩnh mạch được tạo ra bằng phẫu thuật được sử dụng để loại bỏ và trả lại máu trong quá trình chạy thận nhân tạo. Máu đi qua một cây kim và sau đó di chuyển qua một ống đưa nó đến dialyzer. Bên trong dialyzer, máu chảy qua các sợi mỏng lọc các sản phẩm chất thải và chất lỏng thêm. Máy trả lại máu được lọc cho cơ thể thông qua một ống khác. Một truy cập mạch máu cho phép một lượng lớn lưu lượng máu liên tục trong quá trình điều trị chạy thận nhân tạo để lọc càng nhiều càng tốt cho mỗi lần điều trị. Mỗi điều trị chạy thận nhân tạo mất khoảng 4-5 giờ. Bệnh nhân bị suy thận giai đoạn cuối thường trải qua chạy thận nhân tạo 2-3 lần mỗi tuần trong suốt cuộc đời trừ khi họ có thể ghép thận.
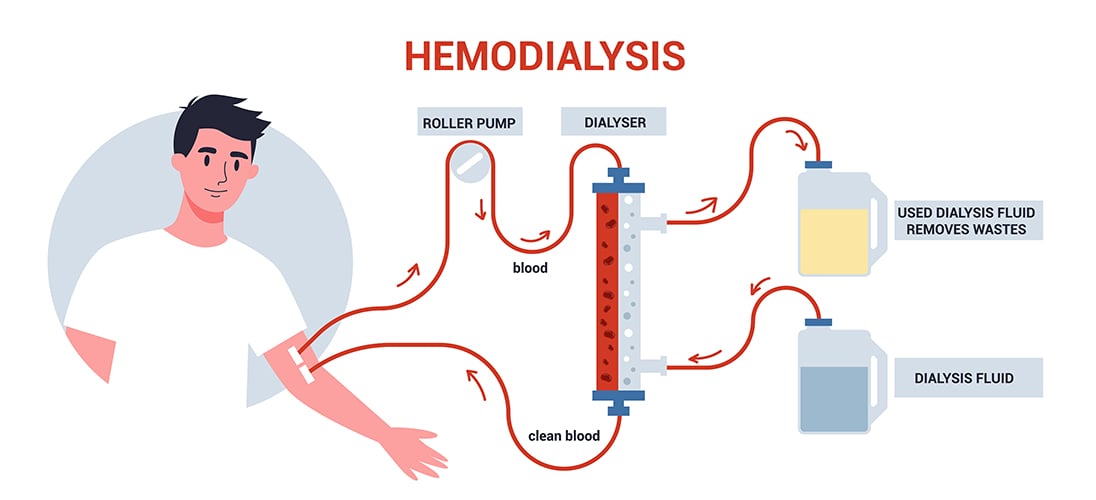
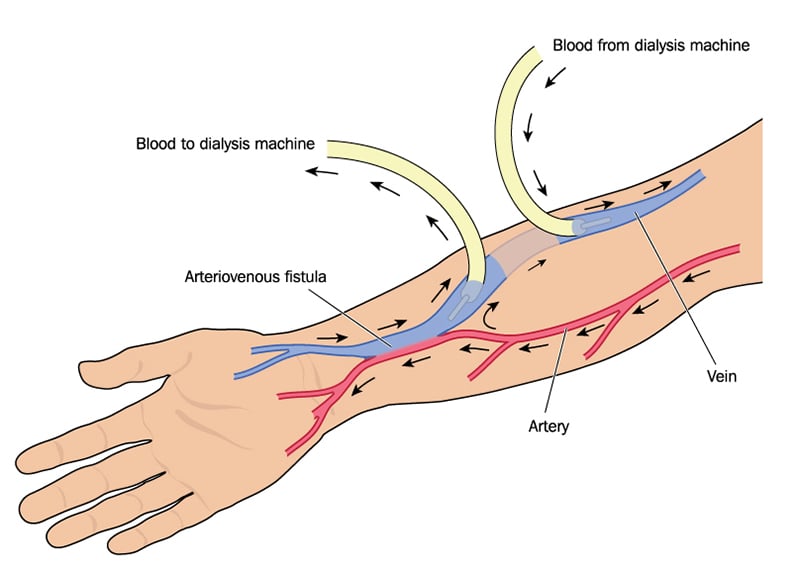
Truy cập mạch máu
Một truy cập mạch máu, lỗ rò động mạch (AV) là một kết nối phẫu thuật được thực hiện giữa động mạch và tĩnh mạch, được tạo ra bởi một bác sĩ phẫu thuật mạch máu. Một lỗ rò AV thường nằm trong cổ tay ở cánh tay không chiếm ưu thế. Tuy nhiên, nếu các tàu trong cổ tay quá nhỏ, các tàu ở cẳng tay hoặc cánh tay trên có thể được sử dụng thay thế. Với lỗ rò AV, máu chảy trực tiếp từ động mạch vào tĩnh mạch, dẫn đến tăng huyết áp và lượng máu lưu lượng qua tĩnh mạch. Dòng chảy tăng và áp lực tăng cao khiến tĩnh mạch phóng to, cho phép khả năng cung cấp lượng lưu lượng máu cần thiết để cung cấp điều trị chạy thận nhân tạo đầy đủ. Một lỗ rò AV là truy cập mạch máu ưa thích để lọc máu lâu dài vì nó tồn tại lâu hơn bất kỳ loại truy cập lọc máu nào khác và nó ít bị nhiễm trùng và đông máu. Trước khi thủ thuật diễn ra, gây tê cục bộ sẽ được sử dụng để làm tê vùng địa phương và giảm thiểu đau trong đó bác sĩ phẫu thuật mạch máu tạo ra lỗ rò AV. Bệnh nhân thường có thể về nhà sau đó.
Các loại truy cập mạch máu
Có hai loại truy cập mạch máu được thiết kế để sử dụng lâu dài: lỗ rò động mạch (AVF) và mảnh ghép động mạch (AVG). Để chọn loại truy cập mạch máu, nó dựa trên giải phẫu và tuổi thọ cũng như các điều kiện cá nhân trong số các yếu tố khác.
- Một lỗ rò động mạch (AVF)
Một AVF kết nối một động mạch với tĩnh mạch, nhằm mục đích gây thêm áp lực và tăng máu chảy vào tĩnh mạch, làm cho nó phóng to và mạnh mẽ cung cấp khả năng tiếp cận dễ dàng và đáng tin cậy vào các mạch máu. AVF thường xuyên cần 4-6 tuần để trưởng thành trước khi điều trị chạy thận nhân tạo đầu tiên bắt đầu. Để có được sự trưởng thành thành công của AVF, các tĩnh mạch ưa thích để tạo lỗ rò sẽ đáp ứng các tiêu chí này:
- Có đường kính đo lớn hơn 6 mm.
- Dưới 6 mm. Sâu từ bề mặt da
- Có tốc độ lưu lượng máu tối thiểu ít nhất 600 ml/phút
- Tương đối thẳng thắn
Ngoài việc cung cấp lưu lượng máu tốt cho chạy thận nhân tạo, lợi ích của AVF bao gồm:
- Kéo dài 4-5 năm dài hơn các loại truy cập khác
- Sở hữu cơ hội các biến chứng liên quan đến thủ tục thấp hơn, ví dụ: Tỷ lệ nhiễm ít hơn và ít cục máu đông hơn
Các thành phần chính của sự trưởng thành AVF là sự giãn nở đầy đủ của tĩnh mạch, chất lượng của tĩnh mạch, sức mạnh của cổ tay, nồng độ của máu và sự tắc nghẽn của các mạch.
- Một mảnh ghép động mạch (AVG)
AVG là một kết nối có chủ ý giữa một động mạch và tĩnh mạch được tạo ra bằng cách xen kẽ vật liệu ghép giữa chúng. Một AVG chủ yếu được xem xét nếu các tàu không thể áp dụng hoặc quá nhỏ để thực hiện AVF. Kích thước của các tàu phù hợp để tạo AVG dao động từ 2 đến 2,5 mm. Tương tự như phẫu thuật AVF, một ống nhựa, vòng được đặt để kết nối một động mạch với tĩnh mạch. AVG có thể được sử dụng trong vòng một ngày đến 3 tuần sau khi phẫu thuật, tùy thuộc vào vật liệu ghép. Tuy nhiên, so với AVF, AVG tốn kém hơn và có khả năng gây ra một số vấn đề nhất định, ví dụ: Nhiễm trùng và đông máu có thể chặn lưu lượng máu qua mảnh ghép. Hơn nữa, nó thường tồn tại ngắn hơn so với AVF, mặc dù một mảnh ghép được chăm sóc tốt có thể kéo dài vài năm.
Thủ tục truy cập mạch máu
Để thực hiện phẫu thuật tiếp cận mạch máu, các bước được mô tả như sau:
- Khu vực truy cập sẽ được làm sạch trước khi bắt đầu phẫu thuật.
- Sau khi dùng thuốc gây tê tại chỗ, 3 cm. vết rạch da sẽ được thực hiện.
- Một động mạch và tĩnh mạch sẽ được khâu lại với nhau, tạo ra một tĩnh mạch lớn hơn, khó khăn hơn có thể chịu đựng được nhiều vết thủng kim cần thiết để chạy thận nhân tạo.
- Một chiếc áo choàng (một âm thanh ầm ầm mà bệnh nhân có thể nghe thấy) hoặc một sự hồi hộp (một cảm giác ầm ầm mà bệnh nhân có thể cảm thấy) sau đó có thể được nhận thức sau đó.
- Chảy máu sẽ được kiểm soát trước khi đóng cửa vết mổ.
Để hoàn thành thủ tục, mức tiêu thụ thời gian gần đúng là 30 phút lên đến một giờ.
Những thách thức về tiếp cận mạch máu
- Bệnh nhân không thể nằm phẳng trong một giờ
- Vũ khí quá lớn
- Các động mạch và tĩnh mạch nhỏ
- Các động mạch cứng gây ra bởi các bệnh dịch vôi hóa trên thành động mạch.
Khi nào nên xem xét truy cập mạch máu để chạy thận nhân tạo?
- Tiếp cận mạch máu để chạy thận nhân tạo được coi là cần thiết khi bệnh thận đạt đến giai đoạn 5, là giai đoạn cuối, trong đó GFR (tốc độ lọc cầu thận) giảm xuống dưới 15 mL/phút/1,73 m2.
- Sau khi đến bệnh thận giai đoạn cuối, chạy thận nhân tạo phải được tiến hành trong vòng 6-12 tháng.
- Có thể cần chạy thận nhân vào khẩn cấp nếu các biến chứng nghiêm trọng thể hiện, ví dụ: Giảm đáng kể sản lượng nước tiểu, thờ ơ, yếu, nhiễm toan chuyển hóa hoặc tích tụ axit trong máu, phù và mất cân bằng điện giải.
Nếu việc tiếp cận mạch máu chưa được chuẩn bị, chạy thận nhân tạo khẩn cấp có thể được tiến hành bằng cách chèn một ống nhựa (ống thông) vào một tĩnh mạch lớn ở cổ. Và nó sẽ được sử dụng để chạy thận nhân tạo cho đến khi lỗ rò AV trở nên hoàn toàn trưởng thành, lên đến 6 tuần.
Chuẩn bị trước khi phẫu thuật tiếp cận mạch máu
- Trước khi phẫu thuật lỗ rò AV, kiểm tra thể chất và ánh xạ tàu sử dụng siêu âm Doppler sẽ được thực hiện để đánh giá các mạch máu và tình trạng sức khỏe tổng thể.
- Các điều kiện cơ bản, chẳng hạn như bệnh tiểu đường và tăng huyết áp phải được kiểm soát trước khi phẫu thuật.
- Dấy máu, đo huyết áp, truyền chất lỏng IV hoặc tiêm được thực hiện ở cánh tay được chọn để tạo ra truy cập mạch máu phải được tránh nghiêm ngặt vì các mạch có thể bị ảnh hưởng sâu sắc.
- Không cần thiết phải kiềm chế thực phẩm và chất lỏng trước khi bắt đầu thủ tục.
- Để tăng cường các mạch sẽ được sử dụng để tiếp cận mạch máu, nên thực hiện bài tập trên chi trên bằng cách siết và thư giãn bóng 10-15 phút, 3 đến 4 lần mỗi ngày.
Chăm sóc sau phẫu thuật
Bệnh nhân có thể chăm sóc và bảo vệ quyền truy cập mạch máu bằng cách
- Tiếp tục băng vết thương 1-2 lần/tuần, cho các mũi khâu xxxx // chỉ khâu có thể giải thể ?? Cần phải loại bỏ 2-3 tuần sau đó.
- Giữ cho truy cập sạch sẽ và khô ráo mọi lúc. Cẩn thận không va vào hoặc cắt quyền truy cập.
- Tránh mặc quần áo và trang sức bó sát, chẳng hạn như vòng và vòng tay trên trang web truy cập. Không ngủ với cánh tay truy cập dưới cơ thể và nâng các vật nặng hoặc gây áp lực lên cánh tay truy cập.
- Tránh tiêm, rút máu và đặt còng huyết áp lên cánh tay tiếp cận.
- Chỉ sử dụng vị trí truy cập để chạy thận nhân tạo và sử dụng nhánh truy cập như bình thường để giảm sưng đôi khi phát triển sau phẫu thuật. Nâng cánh tay truy cập lên trên trái tim trong khi ngủ để giảm thiểu sưng. Cỗ tay bị sưng được giải quyết một cách tự nhiên trong vòng 2-4 tuần.
- Thực hiện bài tập chi trên bằng cách siết và thư giãn bóng bằng cách sử dụng cánh tay truy cập để tăng cường sự trưởng thành thành công trong khi tăng cường các bức tường tàu.
- Kiểm tra sự hồi hộp trong trang web truy cập mỗi ngày. Sự hồi hộp là rung động xung nhịp mà bệnh nhân có thể cảm nhận được sự tiếp cận mạch máu. Nó được sử dụng để chỉ ra hiệu quả của việc truy cập mạch máu. Nếu sự hồi hộp là không thể, một hỗ trợ y tế ngay lập tức phải được tìm kiếm.
- Theo dõi các dấu hiệu của sự bất thường và nhiễm trùng, bao gồm chảy máu quá mức, đỏ, sưng, đau, tê và đau ở vị trí tiếp cận cũng như sốt và ngón tay lạnh hoặc tay với sự đổi màu nhạt hoặc màu xanh nhạt. Nếu bất kỳ điều kiện nào trong số này phát sinh, một chăm sóc y tế là cấp bách cần thiết.
Ưu điểm của việc tiếp cận mạch máu
- Chạy thận nhân tạo ngắn hạn bằng cách chèn ống thông tĩnh mạch vào tĩnh mạch ở cổ, ngực hoặc chân gần háng vì nó có nguy cơ bị biến chứng, bao gồm cả cục máu đông, nhiễm trùng tĩnh mạch hoặc tĩnh mạch và máu Sự tích tụ trong phổi và khoang ngực.
- Các hoạt động hàng ngày có thể được nối lại, chẳng hạn như tắm và bơi lội.
- Có thể tránh lọc máu khẩn cấp qua cổ.
Nhược điểm của việc truy cập mạch máu
- Tất cả các loại tiếp cận mạch máu đều có các biến chứng lâu dài, bao gồm lưu lượng máu thấp do đông máu trong tiếp cận, đau tay hoặc cánh tay trong quá trình chạy thận nhân tạo, sưng cánh tay, nhiễm trùng tiếp cận và thành mạch máu (phình động mạch) có thể dẫn đến vỡ , dẫn đến chảy máu nghiêm trọng.
- Một AVF có thể gây ra hoặc làm trầm trọng thêm suy tim khi máu tràn qua lỗ rò.
- Nhiễm trùng truy cập được tìm thấy thường xuyên hơn trong AVG so với AVF.
Sự thành công của việc tiếp cận mạch máu để chạy thận nhân tạo dài hạn phụ thuộc chủ yếu vào một số yếu tố quyết định, bao gồm các đặc điểm của tĩnh mạch và động mạch được chọn, nồng độ máu, đông máu và sức mạnh của cổ tay và cánh tay. Để đảm bảo kết quả tốt nhất có thể trong sự trưởng thành truy cập với mức độ an toàn cao, việc tiếp cận mạch máu phải được thực hiện bởi bác sĩ phẫu thuật mạch máu có kinh nghiệm cao trong bệnh viện được công nhận với các tiêu chuẩn quốc tế.